發布時間:2024-04-17 瀏覽量:0

乳腺癌常被稱為“粉紅殺手”,其發病率位居女性惡性腫瘤的首位,與宮頸癌并稱女性兩大“隱性殺手”。乳腺癌是乳腺上皮細胞在多種致癌因子的作用下,發生增殖失控的現象[2]。
疾病早期常表現為乳房腫塊、乳頭溢液、腋窩淋巴結腫大等癥狀,晚期可因癌細胞發生遠處轉移,出現多器官病變,直接威脅患者的生命。
『粉紅殺手』—乳腺癌
PART 01
根據2020年的全球癌癥負擔數據,中國新發乳腺癌病例約為42萬,位居所有癌癥新發病例的第四位,僅次于肺癌、結直腸癌和胃癌。此外,2020年中國癌癥死亡人數為300萬,其中乳腺癌死亡人數約為12萬。從發病年齡來看,我國乳腺癌發病率從20歲以后開始逐漸上升,45~50歲達到高值[1]。

雖然目前乳腺癌的手術治愈率在各種癌癥中已經屬于相對較高的,但是根據日本國家癌癥中心的一項統計,4期乳腺癌患者術后的10年存活率卻僅有16%,這主要是因為大約其中25%的晚期乳腺癌患者還患有轉移性疾病,這導致他們盡管接受了手術,預后卻很差。逐年升高的發病率,使得尋找一種有效的治療方法意義重大。
對于腫瘤的治療,傳統方法中,放化療除殺滅腫瘤細胞外,對正常細胞也有損傷。免疫細胞治療能夠靶向腫瘤細胞而不傷及正常組織,并可產生免疫記憶來預防腫瘤復發和轉移,因此使用免疫細胞的臨床應用有望成為繼手術,化療和放療之后成為腫瘤的第四種應對手段。
免疫細胞:新思路、新希望
PART 02
案例一
知名期刊《 Immunother Cancer》上發表的題為“PD-L1 expression is a predictive biomarker for CIK cell-based immunotherapy in postoperative patients with breast cancer”的研究結果,看到了新免疫細胞療法在乳腺癌方向的新希望[6]。
研究報告通過隨機數表法,共納入310例乳腺癌患者作為研究對象。根據是否接受CIK細胞治療,將310例患者分為兩組,其中CIK治療組為150例患者,對照組為160例患者。
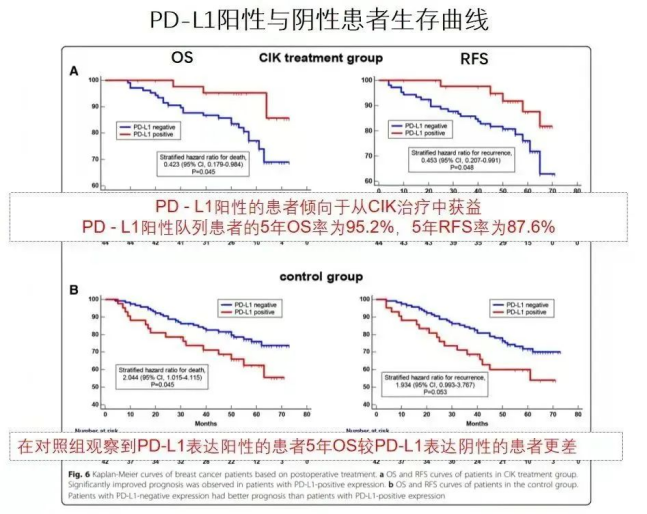
研究結果顯示,乳腺癌組織中表達高水平PD-L1的乳腺癌患者術后患者接受免疫細胞治療的療效更好。在CIK治療組,PD-L1陽性患者預后較好,即PD-L1陽性患者傾向于從CIK治療中獲益更大。PD-L1陽性隊列患者的5年OS率為95.2%,5年RFS率為87.6%。而在對照組中,PD-L1陽性患者預后較差,這與先前的研究結果一致,即PD-L1與不良預后相關。
案例二
《British Journal of Cancer Research》中刊登過一項病例,一名晚期轉移性乳腺癌的患者,在經過自身免疫細胞應用聯合化療的臨床方案后,生存期成功達到了25年+。

該則案例中,以一位來自日本的46歲的女性患者在確診轉移性乳腺癌后,很快便接受了根治性乳房切除術以及右腋淋巴結清掃。該患者的右乳房腫瘤大小達到了11厘米,同時病理診斷已經進入了3A期(局部晚期)。
基于此種情況,為了保證術后效果,這個患者接受了醫療人員為其制定的標準術后化療方案,不僅包括在前5年內需要定期靜脈注射較高劑量的化療藥物。并且對于初次手術切口附近復發性的皮膚轉移,該患者還進行了8次額外的皮膚切除。
但一段時間過后,因為高劑量的化療(90毫克/周),患者右頸部淋巴結再次出現腫脹,身體狀況不是很好。即使醫療人員給其進行劑量減少,但是患者仍然存在著惡心嘔吐、腹痛腹瀉等副作用,且體內的腫瘤標志物水平增加,還出現了嚴重的免疫細胞耗盡現象(淋巴細胞計數<620/μl),這意味著患者的免疫能力遠低于正常人,這無疑給患者的身心造成了極大的痛苦。面對這種情況,她最終選擇了文章開篇所提到的臨床應用方案。
研究人員先從從這名患者的外周血中分離出單個核細胞,進行培養,在應用于患者。在經歷了免疫細胞臨床應用配合化療后,這名患者不僅從嚴重的免疫細胞耗盡現象中恢復過來,保持了較好的免疫能力,除此之外,她身體的腫瘤標志物恢復到正常水平,ECOG PS也提高到0,這表明她恢復到了以前的日常活動水平。
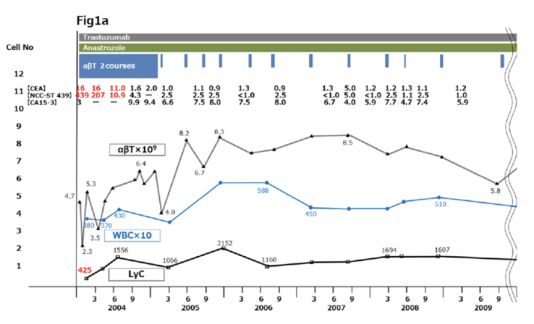
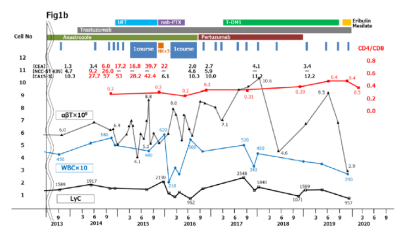
截至2021年,這位患者已71歲,這期間沒有不良事件,并且身體依然處于健康狀態。這也是文獻中報道的使用免疫細胞和聯合化療進行臨床應用的轉移性乳腺癌存活時間最長的病例。
未來展望
PART 03
在國際頂級期刊《Nature》上的另一篇文章——《Immune recognition of somatic mutations leading to complete durable regression in metastatic breast cancer》[5],分享了一個腫瘤患者在接受免疫細胞應用后被治愈的例子。
這位患者決定采取免疫細胞療法時,她的病情已進入晚期。當時美國國立衛生研究院的 Steven Rosenberg 教授團隊從她的體內分離出了針對腫瘤細胞的特異性 T 細胞,由于患者身體中這些細胞的數量太少,作用有限,所以他們決定通過體外培養后大量擴增,再應用于,這些被激活的 T 細胞最終成為了她體內的癌細胞們的克星。
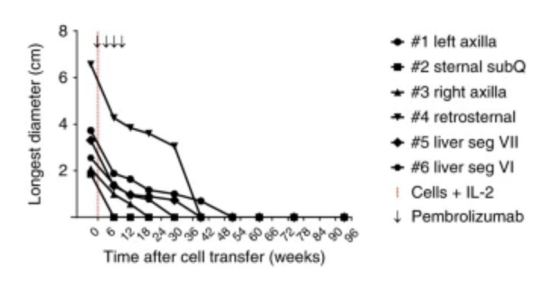
△該患者體內各處的腫瘤體積縮小
在22個月后,該患者體內各處的腫瘤體積就大幅縮小,在結束治療的14個月后,復查也顯示,該名患者原發部位的腫瘤消失了。
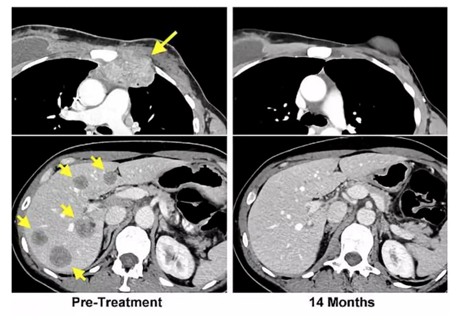
越來越多臨床研究案例,讓我們看到了免疫細胞在應對腫瘤方向的潛力,不過目前其有效性仍需要更多的臨床研究及實驗進行驗證。但隨著科技的進步、全球更多臨床研究的開展,我們相信免疫細胞在乳腺癌方向的臨床研究將取得更多突破,隨著現有的挑戰逐漸克服,這項技術可以給更多乳腺癌患者帶來希望和福音!
【注】文章內容旨在科普細胞知識,進行學術交流分享,了解行業前沿發展動態,不構成任何應用建議。


