發布時間:2025-06-05 瀏覽量:0
前言
INTRODUCTION
腦卒中按病理分類可分為缺血性和出血性腦卒中。急性缺血性腦卒中是最常見的卒中類型,占我國腦卒中的69.6%-70.8%。在我國住院急性缺血性腦卒中患者發病后1個月內病死率約為2.3%-3.2%,3個月時病死率9%-9.6%,致死/殘疾率為34.5%-37.1%,1年病死率14.4%-15.4%。
一般來說,人類腦細胞一旦缺血、缺氧,每分鐘將會有近200萬個腦細胞死亡,腦組織及其所支配的運動、語言、認知及情感等功能也將同步逐漸喪失。
目前,急性缺血性腦卒中的處理包括早期診治、早期預防再發(二級預防)和早期康復。然而,已有的臨床數據顯示,盡管缺血性腦卒中急性期進行溶栓,在一定程度上可達到干預缺血半暗帶,減少死亡率及殘障率、改善生活質量的目的,但目前臨床可選用的藥物品種不多、治療效果尚不滿意、適用范圍有限;另外部分藥物的適用范圍、適用時間、給藥劑量及給藥方式仍存在問題,療效及安全性仍有待進一步證實。因此,一種更加全面有效的、新的臨床手段有待被發掘。
日前,《Experimental Neurology》期刊的最新綜述對中風患者可用的干細胞技術進行了全面概述,重點關注干細胞的不同類型和劑量、給藥時間和途徑、患者選擇、臨床結果、轉化挑戰和該領域的未來方向。
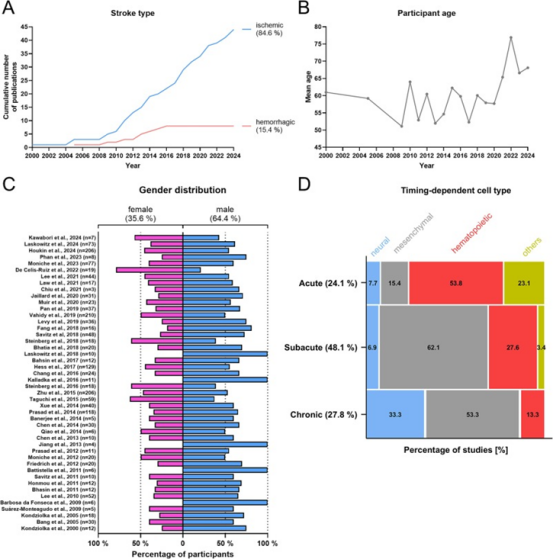
該研究對有關干細胞應對腦卒中的相關臨床試驗進行了全面檢索,在排除重復研究后,共有47項已發表的臨床試驗。其中,大多數研究(約85%)是在缺血性卒中受試者中進行的。此外,這些試驗主要涉及少量參與者,旨在評估安全性和可行性。除一項研究外,所有研究均未報告與細胞技術相關的顯著不良反應。
在《Medicine (Baltimore)》上也發表過一則薈萃分析,13項研究共同指向:干細胞技術可降低缺血性中風患者的死亡率并改善神經學預后。為缺血性中風應對提供了新的路徑。

論文《干細胞治療缺血性腦卒中的療效和安全性:薈萃分析》
迄今為止,大量臨床前研究證實干細胞可通過多種機制改善腦缺血性損傷后神經功能的恢復。這包括抑制炎癥、促進軸突再生和神經保護作用。研究者檢索了PubMed、EMBASE和Cochrane Library數據庫中“利用干細胞治療缺血性中風的隨機對照試驗”,共264項,經刪除重復、尚在進行或失敗等研究后,共有13項研究入選,涉及592名受試者。
值得一提的是,所用干細胞類型有近一半為間充質干細胞(MSC,約6組),其余為骨髓單核細胞(MNC,約4組)及其他(4組),被研究者以不同亞型進行比較分析。
他們通過檢查死亡率、美國國立衛生研究院卒中量表(NIHSS)、改良Rankin量表(mRS)、Barthel指數(BI)和并發癥來評估干細胞應對缺血性中風的有效性及安全性。其中mRS、NIHSS和BI分別用來評估患者的功能獨立性,神經缺陷的嚴重程度、日常生活質量和殘疾程度。而結果提示:
1、根據13項研究報告的死亡人數,干細胞干預組的死亡率低于對照組,而基于亞組的分析顯示:MSC和其他類型干細胞對缺血性卒中患者的死亡率有顯著影響。
2、mRS評分顯示干細胞干預對缺血性卒中患者存在有益趨勢。
3、共有8項研究報告了NIHSS分數,與對照組相比,干細胞干預組仍然呈現出差異化的治療效果,亞型中MNC組的表現優異。
4、5項研究報告了隨訪結束后患者的BI量表,依舊支持干細胞治療組存在顯著差異,其中MSC組與MNC組對缺血性卒中患者的BI評分有顯著影響。
5、并發癥方面,13項研究均指向干細胞干預組與對照組之間的并發癥發病率沒有明顯差異。
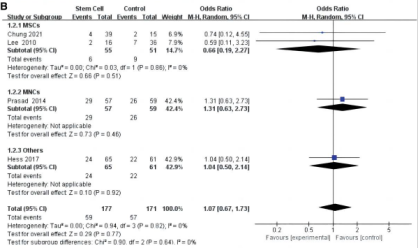
干細胞對缺血性中風患者死亡率影響的薈萃分析
總體而言,與對照組相比,干細胞技術對缺血性中風患者有顯著影響,可降低死亡率,改善mRS、NIHSS和BI評分,是一種頗具潛力的前沿方案。而就主要探索終點——死亡率而言,MSC表現不俗,這一點與以往的薈萃分析結果一致。
腦卒中是導致死亡的第二大原因,且是導致成人殘疾的重要因素。傳統治療更多的是集中于急性期,包括藥物治療及手術取栓,但對神經功能修復束手無策。
近年來,干細胞憑借其再生修復、免疫調節等特性,目前全球許多研究者都在嘗試利用干細胞技術應對缺血性腦中風,隨著更多的數據出爐,我們也期待著該項技術的早日成熟,為有需求的缺血性中風患者及其家庭帶去新的希望。
【注】文章內容旨在科普細胞知識,進行學術交流分享,了解行業前沿發展動態,不構成任何應用建議。

